পরিপাকতন্ত্রের সাবমিউকোসাল টিউমার (SMT) হলো মাসকুলারিস মিউকোসা, সাবমিউকোসা বা মাসকুলারিস প্রপ্রিয়া থেকে উদ্ভূত উঁচু ক্ষত, এবং এটি এক্সট্রালুমিনাল ক্ষতও হতে পারে। চিকিৎসা প্রযুক্তির উন্নতির সাথে সাথে, প্রচলিত অস্ত্রোপচার পদ্ধতিগুলো ধীরে ধীরে ন্যূনতম আক্রমণাত্মক চিকিৎসার যুগে প্রবেশ করেছে, যেমন ল্যাপারোস্কোপিক সার্জারি।অ্যাপারোস্কোপিক সার্জারি এবং রোবোটিক সার্জারি। তবে, চিকিৎসাক্ষেত্রে দেখা যায় যে, এই "সার্জারি" সব রোগীর জন্য উপযুক্ত নয়। সাম্প্রতিক বছরগুলোতে এন্ডোস্কোপিক চিকিৎসার গুরুত্ব ক্রমশ মনোযোগ আকর্ষণ করছে। SMT-এর এন্ডোস্কোপিক রোগ নির্ণয় ও চিকিৎসা বিষয়ক চীনা বিশেষজ্ঞ ঐকমত্যের সর্বশেষ সংস্করণ প্রকাশিত হয়েছে। এই প্রবন্ধে এ সম্পর্কিত জ্ঞান সংক্ষেপে আলোচনা করা হবে।
১. এসএমটি মহামারীর বৈশিষ্ট্যশাস্ত্র
(1) SM এর ঘটনাপরিপাকতন্ত্রের বিভিন্ন অংশে T-এর মাত্রা অসম থাকে এবং পাকস্থলী হলো SMT-এর জন্য সবচেয়ে সাধারণ স্থান।
বিভিন্ন ঘটনার হারপরিপাকনালীর বিভিন্ন অংশে এর বিস্তার অসম, তবে ঊর্ধ্বাংশে এটি বেশি দেখা যায়। এর মধ্যে দুই-তৃতীয়াংশ পাকস্থলীতে ঘটে, এরপর যথাক্রমে খাদ্যনালী, ডিউডেনাম এবং কোলনে এর বিস্তার ঘটে।
(2) হিস্টোপ্যাথলজিকাসব ধরনের SMT জটিল, কিন্তু বেশিরভাগ SMT-ই সৌম্য ক্ষত এবং মাত্র কয়েকটি ম্যালিগন্যান্ট।
এ.এসএমটি-তে কোনো অন্তর্ভুক্ত নেইএক্টোপিক অগ্ন্যাশয়ের টিস্যু এবং নিওপ্লাস্টিক ক্ষতের মতো নিওপ্লাস্টিক ক্ষত।
খ. নিওপ্লাস্টিক ক্ষতগুলির মধ্যেগ্যাস্ট্রোইনটেস্টাইনাল লিওমায়োমা, লাইপোমা, ব্রুসেলা অ্যাডেনোমা, গ্রানুলোসা সেল টিউমার, শোয়ানোমা এবং গ্লোমাস টিউমার বেশিরভাগই নিরীহ প্রকৃতির, এবং ১৫% এরও কম ক্ষেত্রে টিস্যু ক্যান্সার হিসেবে দেখা দিতে পারে।
সি. গ্যাস্ট্রোইনটেস্টাইনাল স্ট্রোমাSMT-তে অবস্থিত টিউমার (GIST) এবং নিউরোএন্ডোক্রাইন টিউমার (NET)-এর নির্দিষ্ট ম্যালিগন্যান্ট হওয়ার সম্ভাবনা রয়েছে, কিন্তু এটি এর আকার, অবস্থান এবং প্রকারের উপর নির্ভর করে।
D. SMT-এর অবস্থান সম্পর্কিতপ্যাথলজিক্যাল শ্রেণিবিন্যাস অনুসারে: ক. লিওমায়োমা হলো খাদ্যনালীর SMT-এর একটি সাধারণ প্যাথলজিক্যাল প্রকার, যা খাদ্যনালীর SMT-এর ৬০% থেকে ৮০% পর্যন্ত হয়ে থাকে এবং এটি খাদ্যনালীর মধ্য ও নিম্ন অংশে বেশি দেখা যায়; খ. পাকস্থলীর SMT-এর প্যাথলজিক্যাল প্রকারগুলি তুলনামূলকভাবে জটিল, যার মধ্যে GIST, লিওমায়োমা অন্তর্ভুক্ত।গ্যাস্ট্রিক SMT-এর মধ্যে, GIST সবচেয়ে বেশি দেখা যায় পাকস্থলীর ফান্ডাস এবং বডিতে, লিওমায়োমা সাধারণত কার্ডিয়া এবং বডির উপরের অংশে অবস্থিত থাকে, এবং একটোপিক প্যানক্রিয়াস সবচেয়ে সাধারণ। লাইপোমা গ্যাস্ট্রিক অ্যান্ট্রামে বেশি দেখা যায়; লাইপোমা এবং সিস্ট ডিওডেনামের ডিসেন্ডিং এবং বাল্বাস অংশে বেশি দেখা যায়; নিম্ন গ্যাস্ট্রোইনটেস্টাইনাল ট্র্যাক্টের SMT-এর ক্ষেত্রে, লাইপোমা কোলনে প্রধান, যেখানে NETs রেক্টামে প্রধান।
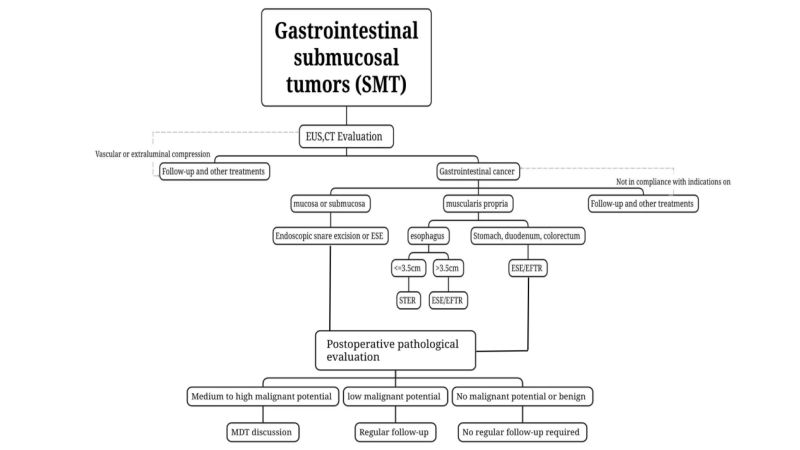
(3) টিউমারের গ্রেডিং, চিকিৎসা এবং মূল্যায়নের জন্য সিটি এবং এমআরআই ব্যবহার করুন। সম্ভাব্য ম্যালিগন্যান্ট বলে সন্দেহ করা হয় এমন SMT-এর জন্য অথবা বড় টিউমার (দীর্ঘ)ব্যাস > ২ সেমি হলে), সিটি এবং এমআরআই করার পরামর্শ দেওয়া হয়।
এসএমটি নির্ণয়ের জন্য সিটি এবং এমআরআই সহ অন্যান্য ইমেজিং পদ্ধতিগুলোও অত্যন্ত গুরুত্বপূর্ণ। এগুলো সরাসরি টিউমারের অবস্থান, বৃদ্ধির ধরণ, ক্ষতস্থানের আকার, আকৃতি, লোবুলেশনের উপস্থিতি বা অনুপস্থিতি, ঘনত্ব, সমসত্ত্বতা, এনহ্যান্সমেন্টের মাত্রা এবং সীমানার রূপরেখা ইত্যাদি প্রদর্শন করতে পারে এবং এর পুরুত্ব নির্ণয় করতে পারে।পরিপাকতন্ত্রের প্রাচীরের প্রসারণ। আরও গুরুত্বপূর্ণ বিষয় হলো, এই ইমেজিং পরীক্ষাগুলোর মাধ্যমে শনাক্ত করা যায় যে, ক্ষতস্থানটি সংলগ্ন কাঠামোতে আক্রমণ করেছে কিনা এবং পার্শ্ববর্তী পেরিটোনিয়াম, লিম্ফ নোড ও অন্যান্য অঙ্গে মেটাস্ট্যাসিস হয়েছে কিনা। টিউমারের ক্লিনিক্যাল গ্রেডিং, চিকিৎসা এবং রোগনির্ণয় মূল্যায়নের জন্য এগুলোই প্রধান পদ্ধতি।
(4) টিস্যু নমুনা সুপারিশ করা হয় নাএটি সেইসব সৌম্য SMT-এর জন্য সুপারিশ করা হয়, যা প্রচলিত এন্ডোস্কোপি এবং EUS-এর সমন্বয়ে নির্ণয় করা যায়, যেমন লাইপোমা, সিস্ট এবং একটোপিক প্যানক্রিয়াস।
ম্যালিগন্যান্ট বলে সন্দেহ করা ক্ষতের ক্ষেত্রে অথবা যখন প্রচলিত এন্ডোস্কোপি ও ইইউএস (EUS) ব্যবহার করে সৌম্য বা ম্যালিগন্যান্ট ক্ষত নির্ণয় করা যায় না, তখন ইইউএস-নির্দেশিত ফাইন-নিডল অ্যাসপিরেশন/বায়োপসি ব্যবহার করা যেতে পারে (এন্ডোস্কোপিক আলট্রাসোনোগ্রাফি গাইডেড ফাইন নিডল অ্যাসপিরেশন/বায়োপসি)।অস্ত্রোপচারের আগে প্যাথলজিক্যাল মূল্যায়নের জন্য নিডল অ্যাসপিরেশন/বায়োপসি (EUS-FNA/FNB), মিউকোসাল ইনসিশন বায়োপসি (মিউকোসাল ইনসিশন-অ্যাসিস্টেড বায়োপসি, MIAB) ইত্যাদির মাধ্যমে বায়োপসি স্যাম্পলিং করা হয়। EUS-FNA-এর সীমাবদ্ধতা এবং এন্ডোস্কোপিক রিসেকশনের উপর এর পরবর্তী প্রভাব বিবেচনা করে, যারা এন্ডোস্কোপিক সার্জারির জন্য উপযুক্ত, তাদের ক্ষেত্রে টিউমারটি সম্পূর্ণরূপে অপসারণ করা নিশ্চিত করার শর্তে, উন্নত এন্ডোস্কোপিক চিকিৎসা প্রযুক্তি সম্পন্ন ইউনিটগুলোতে অভিজ্ঞ এন্ডোস্কোপিস্টরা অস্ত্রোপচারের আগে প্যাথলজিক্যাল ডায়াগনোসিস ছাড়াই সরাসরি এন্ডোস্কোপিক রিসেকশন সম্পন্ন করেন।
অস্ত্রোপচারের আগে প্যাথলজিক্যাল নমুনা সংগ্রহের যেকোনো পদ্ধতিই আক্রমণাত্মক এবং এটি মিউকোসাকে ক্ষতিগ্রস্ত করবে বা সাবমিউকোসাল টিস্যুর সাথে আসঞ্জন সৃষ্টি করবে, যার ফলে অস্ত্রোপচার আরও কঠিন হয়ে ওঠে এবং সম্ভবত রক্তপাতের ঝুঁকিও বেড়ে যায়।এবং টিউমারের বিস্তার। তাই, অস্ত্রোপচারের আগে বায়োপসি অপরিহার্য নয়। বিশেষ করে সেইসব SMT-এর ক্ষেত্রে, যেগুলো প্রচলিত এন্ডোস্কোপি এবং EUS-এর মাধ্যমে নির্ণয় করা যায়, যেমন লাইপোমা, সিস্ট এবং একটোপিক প্যানক্রিয়াস, সেগুলোর জন্য কোনো টিস্যু স্যাম্পলিং-এর প্রয়োজন হয় না।
২. এসএমটি এন্ডোস্কোপিক চিকিৎসাnt
(1) চিকিৎসার নীতি
যেসব ক্ষতস্থানে লিম্ফ নোড মেটাস্ট্যাসিস হয় না বা হওয়ার ঝুঁকি খুব কম, যা এন্ডোস্কোপিক পদ্ধতিতে সম্পূর্ণভাবে অপসারণ করা যায় এবং যেখানে অবশিষ্ট টিউমার ও পুনরাবৃত্তির ঝুঁকি কম থাকে, চিকিৎসার প্রয়োজন হলে সেগুলো এন্ডোস্কোপিক রিসেকশনের জন্য উপযুক্ত। টিউমার সম্পূর্ণভাবে অপসারণ করলে অবশিষ্ট টিউমার এবং পুনরাবৃত্তির ঝুঁকি কমে যায়।এন্ডোস্কোপিক রিসেকশনের সময় টিউমার-মুক্ত চিকিৎসার নীতি অনুসরণ করা উচিত এবং রিসেকশন চলাকালীন টিউমার ক্যাপসুলের অখণ্ডতা নিশ্চিত করতে হবে।
(2) ইঙ্গিত
i. অস্ত্রোপচারের পূর্ববর্তী পরীক্ষায় ম্যালিগন্যান্ট হওয়ার সম্ভাবনা আছে বলে সন্দেহ করা হলে অথবা বায়োপসি প্যাথলজি দ্বারা নিশ্চিত হলে, বিশেষ করে পরিপাকতন্ত্রের টিউমার বলে সন্দেহ করা হলে।অস্ত্রোপচারের পূর্ববর্তী মূল্যায়নে টিউমারের দৈর্ঘ্য ≤২ সেমি এবং পুনরাবৃত্তি ও মেটাস্ট্যাসিসের ঝুঁকি কম থাকলে এবং সম্পূর্ণভাবে অপসারণের সম্ভাবনা থাকলে, এসটি (ST) এন্ডোস্কোপির মাধ্যমে অপসারণ করা যেতে পারে; সন্দেহভাজন কম-ঝুঁকিপূর্ণ জিআইএসটি (GIST)-এর ক্ষেত্রে, যার ব্যাস >২ সেমি, যদি অস্ত্রোপচারের পূর্ববর্তী মূল্যায়ন থেকে লিম্ফ নোড বা দূরবর্তী মেটাস্ট্যাসিস বাদ দেওয়া হয় এবং টিউমারটি সম্পূর্ণভাবে অপসারণ করা যাবে তা নিশ্চিত করা হয়, তবে উন্নত এন্ডোস্কোপিক চিকিৎসা প্রযুক্তি সম্পন্ন কোনো ইউনিটে অভিজ্ঞ এন্ডোস্কোপিস্টদের দ্বারা এন্ডোস্কোপিক সার্জারি করা যেতে পারে।
ii. লক্ষণযুক্ত (যেমন, রক্তপাত, প্রতিবন্ধকতা) এস.এম.টি.
iii. যেসব রোগীর টিউমার অস্ত্রোপচারের পূর্ববর্তী পরীক্ষায় সৌম্য বলে সন্দেহ করা হয় বা প্যাথলজি দ্বারা নিশ্চিত হয়, কিন্তু নিয়মিত ফলো-আপ করা সম্ভব হয় না অথবা ফলো-আপ চলাকালীন অল্প সময়ের মধ্যে যাদের টিউমার বড় হয়ে যায় এবং যাদের তীব্র ইচ্ছা রয়েছেএন্ডোস্কোপিক চিকিৎসার জন্য।
(3) প্রতিনির্দেশনা
i. যে ক্ষতগুলো আমাকে আছে সেগুলো চিহ্নিত করুনলসিকা গ্রন্থি বা দূরবর্তী স্থানে স্বাদযুক্ত।
ii. পরিষ্কার লিম্ফ সহ কিছু SMT-এর জন্যnodeঅথবা দূরবর্তী মেটাস্ট্যাসিসের ক্ষেত্রে প্যাথলজি পাওয়ার জন্য বাল্ক বায়োপসি প্রয়োজন হয়, যা একটি আপেক্ষিক প্রতিনির্দেশনা হিসেবে গণ্য করা যেতে পারে।
iii. বিস্তারিত প্রাক-অস্ত্রোপচারের পরমূল্যায়নে দেখা গেছে যে, রোগীর সার্বিক অবস্থা খারাপ এবং এন্ডোস্কোপিক সার্জারি করা সম্ভব নয়।
লাইপোমা এবং স্থানচ্যুত অগ্ন্যাশয়ের মতো সৌম্য ক্ষতগুলি সাধারণত ব্যথা, রক্তপাত এবং প্রতিবন্ধকতার মতো উপসর্গ সৃষ্টি করে না। যখন Sএমটি যদি ক্ষয়, আলসার হিসেবে প্রকাশ পায় অথবা অল্প সময়ের মধ্যে দ্রুত বৃদ্ধি পায়, তাহলে এটি একটি ম্যালিগন্যান্ট ক্ষত হওয়ার সম্ভাবনা বেড়ে যায়।
(4) রিসেকশন পদ্ধতির পছন্দd
এন্ডোস্কোপিক স্নার রিসেকশন: জন্যযেসব SMT তুলনামূলকভাবে অগভীর, অস্ত্রোপচারের পূর্ববর্তী EUS এবং CT পরীক্ষার মাধ্যমে গহ্বরের দিকে প্রসারিত বলে নির্ধারিত হয় এবং একটি স্নেয়ারের সাহায্যে একবারে সম্পূর্ণরূপে অপসারণ করা যায়, সেগুলোর ক্ষেত্রে এন্ডোস্কোপিক স্নেয়ার রিসেকশন ব্যবহার করা যেতে পারে।
দেশীয় ও বিদেশী গবেষণায় নিশ্চিত হয়েছে যে, ২ সেন্টিমিটারের কম আকারের অগভীর SMT-এর ক্ষেত্রে এটি নিরাপদ ও কার্যকর, তবে এতে রক্তক্ষরণের ঝুঁকি ৪% থেকে ১৩% এবং ছিদ্র হওয়ার সম্ভাবনা থাকে।২% থেকে ৭০% ঝুঁকি।
এন্ডোস্কোপিক সাবমিউকোসাল এক্সকাভেশন (ইএসই): যেসব এসএমটি-র দীর্ঘ ব্যাস ≥২ সেমি, অথবা যদি ইইউএস এবং সিটি-র মতো প্রাক-অস্ত্রোপচার ইমেজিং পরীক্ষা দ্বারা তা নিশ্চিত হয়।যেখানে টিউমারটি গহ্বরের দিকে প্রসারিত হয়, সেখানে গুরুতর SMT-এর এন্ডোস্কোপিক স্লিভ রিসেকশনের জন্য ESE পদ্ধতিটি কার্যকর।
ESE প্রযুক্তিগত অভ্যাস অনুসরণ করেএন্ডোস্কোপিক সাবমিউকোসাল ডিসেকশন (ESD) এবং এন্ডোস্কোপিক মিউকোসাল রিসেকশন পদ্ধতিতে, টিউমারের চারপাশে একটি বৃত্তাকার “ফ্লিপ-টপ” ইনসিশন ব্যবহার করা হয়। এর মাধ্যমে SMT-কে আবৃতকারী মিউকোসা অপসারণ করে টিউমারটিকে সম্পূর্ণরূপে উন্মুক্ত করা হয়। এর উদ্দেশ্য হলো টিউমারের অখণ্ডতা রক্ষা করা, অস্ত্রোপচারের কার্যকারিতা বৃদ্ধি করা এবং অস্ত্রোপচারকালীন জটিলতা হ্রাস করা। ১.৫ সেন্টিমিটার বা তার চেয়ে ছোট টিউমারের ক্ষেত্রে ১০০% সম্পূর্ণ অপসারণের হার অর্জন করা সম্ভব।
সাবমিউকোসাল টানেলিং এন্ডোস্কোপিক রিসেক্টSTER: খাদ্যনালীর মাসকুলারিস প্রপ্রিয়া, হিলাম, পাকস্থলীর লেসার কার্ভেচার, গ্যাস্ট্রিক অ্যান্ট্রাম এবং রেক্টাম থেকে উদ্ভূত SMT-এর জন্য, যেখানে টানেল স্থাপন করা সহজ এবং যার অনুপ্রস্থ ব্যাস ≤ ৩.৫ সেমি, STER একটি পছন্দের চিকিৎসা পদ্ধতি হতে পারে।
STER হলো পেরোরাল এন্ডোস্কোপিক ইসোফেজিয়াল স্ফিংকটেরোটমি (POEM)-এর উপর ভিত্তি করে তৈরি একটি নতুন প্রযুক্তি এবং এটি ESD প্রযুক্তির একটি সম্প্রসারণ।প্রযুক্তি। SMT চিকিৎসার জন্য STER-এর এন ব্লক রিসেকশন হার ৮৪.৯% থেকে ৯৭.৫৯% পর্যন্ত পৌঁছায়।
এন্ডোস্কোপিক পূর্ণ-বেধের রিসেক্টEFTR: এটি এমন SMT-এর জন্য ব্যবহার করা যেতে পারে যেখানে টানেল তৈরি করা কঠিন অথবা যেখানে টিউমারের সর্বোচ্চ অনুপ্রস্থ ব্যাস ≥৩.৫ সেমি এবং যা STER-এর জন্য উপযুক্ত নয়। যদি টিউমারটি পার্পল মেমব্রেনের নিচে প্রসারিত হয় বা ক্যাভিটির বাইরের অংশে বৃদ্ধি পায়, এবং অস্ত্রোপচারের সময় দেখা যায় যে টিউমারটি সেরোসা স্তরের সাথে শক্তভাবে লেগে আছে এবং আলাদা করা যাচ্ছে না, তবে এটি ব্যবহার করা যেতে পারে। EFTR এন্ডোস্কোপিক চিকিৎসা সম্পাদন করে।
ছিদ্রটি যথাযথভাবে সেলাই করাEFTR-এর সাফল্যের চাবিকাঠি হলো এর পরবর্তী স্থানের যত্ন। টিউমার পুনরাবৃত্তির ঝুঁকি সঠিকভাবে নির্ণয় করতে এবং টিউমার ছড়িয়ে পড়ার ঝুঁকি কমাতে, EFTR চলাকালীন কেটে ফেলা টিউমারের নমুনা অপসারণ করার পরামর্শ দেওয়া হয় না। যদি টিউমারটি খণ্ড খণ্ড করে অপসারণ করতেই হয়, তবে টিউমারের বিস্তার ও ছড়িয়ে পড়ার ঝুঁকি কমাতে প্রথমে ছিদ্রটি মেরামত করা প্রয়োজন। কিছু সেলাই পদ্ধতির মধ্যে রয়েছে: মেটাল ক্লিপ সেলাই, সাকশন-ক্লিপ সেলাই, ওমেন্টাল প্যাচ সেলাই কৌশল, মেটাল ক্লিপের সাথে নাইলনের দড়ি ব্যবহার করে "পার্স ব্যাগ সেলাই" পদ্ধতি, রেক মেটাল ক্লিপ ক্লোজার সিস্টেম (ওভার দ্য স্কোপ ক্লিপ, OTSC), ওভারস্টিচ সেলাই এবং পরিপাকতন্ত্রের আঘাত মেরামত ও রক্তপাত নিয়ন্ত্রণের জন্য ব্যবহৃত অন্যান্য নতুন প্রযুক্তি।
(5) অস্ত্রোপচার পরবর্তী জটিলতা
অস্ত্রোপচারকালীন রক্তপাত: এমন রক্তপাত যার কারণে রোগীর হিমোগ্লোবিন প্রতি লিটারে ২০ গ্রামের বেশি কমে যায়।
অস্ত্রোপচারের সময় ব্যাপক রক্তপাত রোধ করতে,অপারেশনের সময় বড় রক্তনালীগুলোকে উন্মুক্ত করতে এবং রক্তপাত বন্ধ করার জন্য ইলেকট্রোকোয়াগুলেশন সহজতর করতে পর্যাপ্ত পরিমাণে সাবমিউকোসাল ইনজেকশন দেওয়া উচিত। অপারেশনের সময় রক্তপাত বিভিন্ন ধরনের ইনসিশন নাইফ, হেমোস্ট্যাটিক ফোরসেপ বা মেটাল ক্লিপ এবং ডিসেকশন প্রক্রিয়ার সময় পাওয়া উন্মুক্ত রক্তনালীগুলোর প্রতিরোধমূলক হেমোস্ট্যাসিসের মাধ্যমে চিকিৎসা করা যেতে পারে।
অস্ত্রোপচার পরবর্তী রক্তপাত: অস্ত্রোপচার পরবর্তী রক্তপাতের লক্ষণগুলো হলো রক্ত বমি, কালো মল বা মলের সাথে রক্ত যাওয়া। গুরুতর ক্ষেত্রে, রক্তক্ষরণজনিত শক হতে পারে। এটি বেশিরভাগ ক্ষেত্রে অস্ত্রোপচারের ১ সপ্তাহের মধ্যে ঘটে, তবে অস্ত্রোপচারের ২ থেকে ৪ সপ্তাহ পরেও হতে পারে।
অস্ত্রোপচার-পরবর্তী রক্তপাত প্রায়শই সম্পর্কিতঅস্ত্রোপচারের পর রক্তচাপের দুর্বল নিয়ন্ত্রণ এবং পাকস্থলীর অ্যাসিড দ্বারা অবশিষ্ট রক্তনালীর ক্ষয়ের মতো কারণগুলোও এর জন্য দায়ী। এছাড়াও, অস্ত্রোপচারের পরবর্তী রক্তপাত রোগের অবস্থানের সাথেও সম্পর্কিত এবং এটি গ্যাস্ট্রিক অ্যান্ট্রাম ও নিম্ন রেকটামে বেশি দেখা যায়।
বিলম্বিত ছিদ্র: সাধারণত এর লক্ষণগুলো হলো পেট ফুলে যাওয়া, পেটে ব্যথার তীব্রতা বৃদ্ধি, পেরিটোনাইটিসের লক্ষণ ও জ্বর এবং ইমেজিং পরীক্ষায় গ্যাস জমা হওয়া বা আগের তুলনায় গ্যাস জমার পরিমাণ বৃদ্ধি পাওয়া।
এটি প্রধানত ক্ষতস্থানে ত্রুটিপূর্ণ সেলাই, অতিরিক্ত ইলেকট্রোকোয়াগুলেশন, খুব ভোরে উঠে চলাফেরা করা, খুব তাড়াতাড়ি খাওয়া, রক্তে শর্করার সঠিক নিয়ন্ত্রণ না থাকা এবং পাকস্থলীর অ্যাসিড দ্বারা ক্ষতের ক্ষয়ের মতো কারণগুলির সাথে সম্পর্কিত। ক. যদি ক্ষতটি বড় বা গভীর হয় অথবা ক্ষতটিতে ফাটল থাকেক. নিশ্চিত পরিবর্তনের মতো লক্ষণ দেখা দিলে, অস্ত্রোপচারের পর বিছানায় বিশ্রাম ও উপবাসের সময় যথাযথভাবে বাড়ানো উচিত এবং গ্যাস্ট্রোইনটেস্টাইনাল ডিকম্প্রেশন করা উচিত (নিম্ন গ্যাস্ট্রোইনটেস্টাইনাল ট্র্যাক্টের অস্ত্রোপচারের পর রোগীদের অ্যানাল ক্যানেল ড্রেনেজ করা উচিত); খ. ডায়াবেটিস রোগীদের রক্তে শর্করার মাত্রা কঠোরভাবে নিয়ন্ত্রণ করা উচিত; যাদের ছোট ছিদ্র এবং হালকা বক্ষ ও উদরীয় সংক্রমণ রয়েছে, তাদের উপবাস, সংক্রমণ-রোধী এবং অ্যাসিড দমনের মতো চিকিৎসা দেওয়া উচিত; গ. যাদের শরীরে তরল জমেছে (ইফিউশন), তাদের ক্ষেত্রে ক্লোজড চেস্ট ড্রেনেজ এবং অ্যাবডোমিনাল পাংচার করা যেতে পারে এবং মসৃণ নিষ্কাশন বজায় রাখার জন্য টিউব স্থাপন করা উচিত; ঘ. যদি প্রচলিত চিকিৎসার পরেও সংক্রমণকে একটি নির্দিষ্ট স্থানে সীমাবদ্ধ রাখা না যায় অথবা এর সাথে গুরুতর বক্ষ-উদরীয় সংক্রমণ থাকে, তবে যত তাড়াতাড়ি সম্ভব সার্জিক্যাল ল্যাপারোস্কোপি করা উচিত এবং ছিদ্র মেরামত ও উদরীয় ড্রেনেজ করা উচিত।
গ্যাস-সম্পর্কিত জটিলতা: সাবকিউটা সহনিউওস এমফাইসেমা, নিউমোমিডিয়াস্টিনাম, নিউমোথোরাক্স এবং নিউমোপেরিটোনিয়াম।
অস্ত্রোপচারকালীন সাবকিউটেনিয়াস এমফিসেমা (যা মুখ, ঘাড়, বুকের দেয়াল এবং অণ্ডকোষে এমফিসেমা হিসাবে দেখা যায়) এবং মিডিয়াস্টিনাল নিউমোফিসেমা (গ্যাস্ট্রোস্কোপির সময় এপিগ্লটিসের ফোলাভাব দেখা যেতে পারে, এগুলোর জন্য সাধারণত বিশেষ চিকিৎসার প্রয়োজন হয় না এবং এমফাইসেমা সাধারণত নিজে থেকেই সেরে যায়।
গুরুতর নিউমোথোরাক্স ঘটেঅস্ত্রোপচারের সময় [শ্বাসনালীর চাপ ২০ mmHg অতিক্রম করলে]
(১ মিমি পারদ চাপ = ০.১৩৩ কিলো প্যাসকেল), এসপিও২ < ৯০%, যা জরুরি ভিত্তিতে রোগীর শয্যাপাশে করা বুকের এক্স-রে দ্বারা নিশ্চিত], বন্ধ বুকের ড্রেনের পর প্রায়শই অস্ত্রোপচার চালিয়ে যাওয়া যেতে পারে।ছবি।
অপারেশনের সময় রোগীদের মধ্যে সুস্পষ্ট নিউমোপেরিটোনিয়াম দেখা গেলে, ম্যাকফারল্যান্ড পয়েন্টে ছিদ্র করার জন্য একটি নিউমোপেরিটোনিয়াম নিডল ব্যবহার করুন।পেটের ডান দিকের নিচের অংশে ছিদ্র করে বাতাস বের করে দিন এবং অপারেশন শেষ না হওয়া পর্যন্ত ছিদ্রের সূঁচটি সেখানেই রেখে দিন। এরপর, কোনো দৃশ্যমান গ্যাস বের হচ্ছে না তা নিশ্চিত করার পর সূঁচটি বের করে ফেলুন।
গ্যাস্ট্রোইনটেস্টাইনাল ফিস্টুলা: এন্ডোস্কোপিক সার্জারির কারণে সৃষ্ট পরিপাক রস কোনো ছিদ্রপথ দিয়ে বুক বা পেটের গহ্বরে প্রবাহিত হয়।
ইসোফেজিয়াল মিডিয়াস্টিনাল ফিস্টুলা এবং ইসোফ্যাগোথোরাসিক ফিস্টুলা সাধারণ সমস্যা। একবার ফিস্টুলা তৈরি হলে, তা নিয়ন্ত্রণে রাখতে ক্লোজড চেস্ট ড্রেনেজ পদ্ধতি প্রয়োগ করুন।মসৃণ নিষ্কাশনে এবং পর্যাপ্ত পুষ্টি সহায়তা প্রদানে সাহায্য করে। প্রয়োজনে, ধাতব ক্লিপ এবং বিভিন্ন বন্ধ করার যন্ত্র ব্যবহার করা যেতে পারে, অথবা সম্পূর্ণ আবরণটি পুনর্ব্যবহার করা যেতে পারে। স্টেন্ট এবং অন্যান্য পদ্ধতি ব্যবহার করা হয় বাধা দেওয়ার জন্য।ফিস্টুলা। গুরুতর ক্ষেত্রে দ্রুত অস্ত্রোপচারের প্রয়োজন হয়।
৩. অস্ত্রোপচার পরবর্তী ব্যবস্থাপনা (fফলো-আপ)
(1) সৌম্য ক্ষত:প্যাথলজিএতে পরামর্শ দেওয়া হয় যে লাইপোমা এবং লিওমায়োমার মতো সৌম্য ক্ষতগুলির জন্য বাধ্যতামূলক নিয়মিত ফলো-আপের প্রয়োজন নেই।
(2) ক্ষতিকারক ছাড়া SMTসম্ভাব্য পিঁপড়া:উদাহরণস্বরূপ, রেক্টাল এনইটি (NET) ২ সেমি এবং মাঝারি ও উচ্চ-ঝুঁকিপূর্ণ জিআইএসটি (GIST)-এর ক্ষেত্রে সম্পূর্ণ স্টেজিং করা উচিত এবং অতিরিক্ত চিকিৎসা (যেমন সার্জারি, কেমোরেডিওথেরাপি, টার্গেটেড থেরাপি) জোরালোভাবে বিবেচনা করা উচিত। এই পরিকল্পনা প্রণয়ন বহু-বিভাগীয় পরামর্শ এবং ব্যক্তিগত অবস্থার উপর ভিত্তি করে হওয়া উচিত।
(3) কম ম্যালিগন্যান্ট সম্ভাবনা SMT:উদাহরণস্বরূপ, কম ঝুঁকিপূর্ণ GIST-এর ক্ষেত্রে চিকিৎসার পর প্রতি ৬ থেকে ১২ মাস অন্তর EUS বা ইমেজিংয়ের মাধ্যমে মূল্যায়ন করা এবং তারপর চিকিৎসকের নির্দেশনা অনুযায়ী চিকিৎসা করা প্রয়োজন।
(4) মাঝারি এবং উচ্চ ম্যালিগন্যান্ট সম্ভাবনা সহ SMT:অস্ত্রোপচার-পরবর্তী প্যাথলজিতে যদি টাইপ ৩ গ্যাস্ট্রিক এনইটি, ২ সেন্টিমিটারের বেশি দৈর্ঘ্যের কোলোরেক্টাল এনইটি, এবং মাঝারি ও উচ্চ-ঝুঁকিপূর্ণ জিআইএসটি নিশ্চিত হয়, তবে সম্পূর্ণ স্টেজিং করা উচিত এবং অতিরিক্ত চিকিৎসা (অস্ত্রোপচার, কেমোরেডিওথেরাপি, টার্গেটেড থেরাপি) জোরালোভাবে বিবেচনা করা উচিত। এই পরিকল্পনা প্রণয়ন নিম্নলিখিত বিষয়ের উপর ভিত্তি করে হওয়া উচিত:[আমাদের সম্পর্কে 0118.docx] বহু-বিভাগীয় পরামর্শ এবং ব্যক্তিগত ভিত্তিতে।
আমরা, জিয়াংসি ঝুওরুইহুয়া মেডিকেল ইন্সট্রুমেন্ট কোং, লিমিটেড, চীনের একটি প্রস্তুতকারক প্রতিষ্ঠান যা এন্ডোস্কোপিক ব্যবহার্য সামগ্রী, যেমন—বায়োপসি ফোরসেপস, হেমোক্লিপ, পলিপ ফাঁদ, স্ক্লেরোথেরাপি সুই, স্প্রে ক্যাথেটার, সাইটোলজি ব্রাশ, গাইডওয়্যার, পাথর উদ্ধারের ঝুড়ি, নাসিকা পিত্তনালী নিষ্কাশন ক্যাথেটারইত্যাদি যা ব্যাপকভাবে ব্যবহৃত হয়ইএমআর, ইএসডি,ইআরসিপিআমাদের পণ্যগুলো সিই (CE) সনদপ্রাপ্ত এবং আমাদের কারখানাগুলো আইএসও (ISO) সনদপ্রাপ্ত। আমাদের পণ্য ইউরোপ, উত্তর আমেরিকা, মধ্যপ্রাচ্য এবং এশিয়ার কিছু অংশে রপ্তানি করা হয়েছে এবং গ্রাহকদের কাছ থেকে ব্যাপক স্বীকৃতি ও প্রশংসা লাভ করেছে!
পোস্ট করার সময়: ১৮-জানুয়ারি-২০২৪


