২০১৭ সালে বিশ্ব স্বাস্থ্য সংস্থা কৌশলটি প্রস্তাব করেছিলপ্রাথমিক সনাক্তকরণ, প্রাথমিক রোগ নির্ণয় এবং প্রাথমিক চিকিৎসাযার উদ্দেশ্য হলো জনসাধারণকে আগে থেকেই উপসর্গের প্রতি মনোযোগ দেওয়ার কথা মনে করিয়ে দেওয়া। বছরের পর বছর ধরে চিকিৎসাক্ষেত্রে প্রকৃত অর্থ ব্যয়ের পর,এই তিনটি কৌশল ক্যান্সার প্রতিরোধের সবচেয়ে কার্যকর উপায় হয়ে উঠেছে।
বিশ্ব স্বাস্থ্য সংস্থা (WHO) কর্তৃক প্রকাশিত 'গ্লোবাল ক্যান্সার রিপোর্ট ২০২০' অনুসারে, পূর্বাভাস দেওয়া হয়েছে যে ২০৪০ সাল নাগাদ বিশ্বব্যাপী নতুন ক্যান্সারে আক্রান্তের সংখ্যা বেড়ে ৩০.২ মিলিয়নে দাঁড়াবে এবং মৃতের সংখ্যা ১৬.৩ মিলিয়নে পৌঁছাবে।
২০২০ সালে বিশ্বে ১৯ মিলিয়ন নতুন ক্যান্সার রোগী শনাক্ত হবে।সেই সময়ে, বিশ্বে সর্বাধিক সংখ্যক রোগী নিয়ে তিনটি প্রধান ক্যান্সার হলো: স্তন ক্যান্সার (২২.৬১ মিলিয়ন), ফুসফুসের ক্যান্সার (২.২০৬ মিলিয়ন), কোলন ক্যান্সার (১৯.৩১ মিলিয়ন), এবং পঞ্চম স্থানে থাকা পাকস্থলীর ক্যান্সার (১০.৮৯ মিলিয়ন)।নতুন ক্যান্সারের সংখ্যার দিক থেকে, কোলন ক্যান্সার এবং পাকস্থলীর ক্যান্সার মোট নতুন ক্যান্সারের ১৫.৮ শতাংশ ছিল।

আমরা সকলেই জানি, পরিপাকতন্ত্র বলতে মুখ থেকে বৃহদন্ত্র পর্যন্ত বিস্তৃত, যার মধ্যে খাদ্যনালী, পাকস্থলী, ক্ষুদ্রান্ত্র, বৃহদন্ত্র (সিকাম, অ্যাপেন্ডিক্স, কোলন, রেকটাম এবং অ্যানাল ক্যানেল), যকৃত, অগ্ন্যাশয় ইত্যাদি অন্তর্ভুক্ত। বিশ্বজুড়ে নতুন ক্যান্সারগুলোর মধ্যে কোলোরেক্টাম এবং গ্যাস্ট্রিক ক্যান্সার উভয়ই পরিপাকতন্ত্রের অন্তর্গত, তাই পরিপাকতন্ত্র-সম্পর্কিত ক্যান্সারের প্রতিও মনোযোগ দেওয়া প্রয়োজন এবং "তিনটি প্রাথমিক" কৌশল বাস্তবায়ন করা উচিত।
২০২০ সালে আমার দেশেও নতুন ক্যান্সার রোগীর সংখ্যা ৪৫ লাখে পৌঁছেছিল এবং ক্যান্সারে মৃতের সংখ্যা ছিল ৩০ লাখ।প্রতিদিন গড়ে ১৫,০০০ মানুষ ক্যান্সারে আক্রান্ত হিসেবে শনাক্ত হন এবং প্রতি মিনিটে ১০.৪ জন ক্যান্সারে আক্রান্ত হিসেবে শনাক্ত হন। পঞ্চম স্থানে রয়েছে ফুসফুসের ক্যান্সার।(যা সকল নতুন ক্যান্সারের ১৭.৯ শতাংশ),কোলোরেক্টাল ক্যান্সার (১২.২%), গ্যাস্ট্রিক ক্যান্সার (১০.৫%),স্তন ক্যান্সার (৯.১%), এবং লিভার ক্যান্সার (৯%)। শুধুমাত্র শীর্ষ পাঁচটি ক্যান্সারের মধ্যেই,সমস্ত নতুন ক্যান্সারের মধ্যে ৩১.৭ শতাংশই ছিল পরিপাকতন্ত্রের ক্যান্সার।দেখা যায় যে, পরিপাকতন্ত্রের ক্যান্সার শনাক্তকরণ ও প্রতিরোধের দিকে আমাদের আরও বেশি মনোযোগ দেওয়া প্রয়োজন।
নিম্নলিখিতটি হলো পরিপাকতন্ত্রের ব্যথা প্রতিরোধ ও পরিদর্শন পরিকল্পনা সম্পর্কিত ২০২০ সালের সংস্করণ (জনগণের চ্যাং বেইহুই টিউমারের বিশেষ তদন্ত ও প্রতিরোধমূলক সুপারিশ):
কোলোরেক্টাল ক্যান্সার
১. ১.৪৫ বছরের বেশি বয়সী উপসর্গবিহীন ব্যক্তি;
২. ২৪০ বছরের বেশি বয়সী ব্যক্তি যাদের দুই সপ্তাহ ধরে মলদ্বারের উপসর্গ রয়েছে:
৩. দীর্ঘদিন ধরে আলসারেটিভ কোলাইটিসে আক্রান্ত রোগী;
কোলোরেক্টাল ক্যান্সারের অস্ত্রোপচারের পর ৪.৪ জন;
৫. কোলোরেক্টাল অ্যাডেনোমার চিকিৎসার পরবর্তী জনসংখ্যা;
৬. নিকটাত্মীয় যাদের পারিবারিক ইতিহাসে কোলোরেক্টাল ক্যান্সারের ইতিহাস রয়েছে
৭. বংশগত কোলোরেক্টাল ক্যান্সারে আক্রান্ত রোগীদের ২০ বছরের বেশি বয়সী নিকটাত্মীয়।
১. "সাধারণ জনগোষ্ঠী" স্ক্রিনিং মানদণ্ড ১-৫:
(1) পুরুষ বা মহিলা নির্বিশেষে ৪৫ বছর বয়স থেকে কোলোরেক্টাল ক্যান্সার স্ক্রিনিং শুরু হয়, বছরে একবার মলের গুপ্ত রক্ত (FOBT) পরীক্ষা করা হয়।
৭৫ বছর বয়স পর্যন্ত প্রতি ১০ বছর অন্তর কোলনোস্কোপি;
(2) ৭৬-৮৫ বছর বয়সী সুস্বাস্থ্যের অধিকারী ব্যক্তিরা এবং যাদের আয়ুষ্কাল ১০ বছরের বেশি, তারা এই অলঙ্করণ বজায় রাখতে পারেন।
২ "পারিবারিক কোলোরেক্টাল ক্যান্সারের ইতিহাস আছে এমন নিকটাত্মীয়দের ক্লিনিক্যাল পরীক্ষা"-এর সাথে সঙ্গতি রেখে:
(1) 1 জন নিকটাত্মীয় যার নিশ্চিত উচ্চ-গ্রেডের অ্যাডেনোমা বা ব্যথা আছে (রোগের সূত্রপাতের বয়স 60 বছরের কম), 2
নিশ্চিত উচ্চ-গ্রেডের অ্যাডেনোমা বা ক্যান্সার (যেকোনো বয়সে শুরু) আছে এমন প্রথম-ডিগ্রি আত্মীয় এবং তার উপরের স্তরের ব্যক্তিদের ক্ষেত্রে, ৪০ বছর বয়স থেকে (অথবা পরিবারের কনিষ্ঠতম সদস্যের রোগ শুরু হওয়ার বয়সের চেয়ে ১০ বছর কম বয়স থেকে) বছরে একবার FOBT পরীক্ষা এবং প্রতি ৫ বছরে একবার কোলনোস্কোপি করতে হবে।
(2) উচ্চ-ঝুঁকিপূর্ণ ব্যক্তি যাদের নিকটাত্মীয়দের মধ্যে রোগের ইতিহাস রয়েছে (শুধুমাত্র ১ জন, এবং রোগের সূত্রপাতের বয়স ৬০ বছরের বেশি):
৪০ বছর বয়স থেকে পরীক্ষা শুরু করুন, প্রতি বছর একটি FOBT পরীক্ষা এবং প্রতি দশ বছর অন্তর একটি কোলোনোস্কোপি করুন। ৩ ‘বংশগত কোলোরেক্টাল ক্যান্সার’ সভা ৭-এ পরিবারের সদস্যদের স্ক্রিনিং;
FAP এবং HNPCC আক্রান্ত রোগীদের পরিবারের সদস্যদের জন্য জিন মিউটেশন পরীক্ষা করার সুপারিশ করা হয়, যখন পরিবারের প্রথম ব্যক্তির ক্ষেত্রে জিন মিউটেশনের ফলাফল স্পষ্ট হয়।
(1) যাদের জিন মিউটেশন পরীক্ষা পজিটিভ, তাদের ২০ বছর বয়সের পর প্রতি ১-২ বছর অন্তর কোলনোস্কোপি করা উচিত; (2) যাদের জিন মিউটেশন পরীক্ষা নেগেটিভ, তাদের সাধারণ পরীক্ষা করা উচিত। ৪ পরীক্ষার জন্য প্রস্তাবিত পদ্ধতি:
(1) FOBT পরীক্ষা + আন্তঃ-আয়তন তদন্ত হল হান তদন্তের প্রধান পদ্ধতি, এবং প্রমাণ যথেষ্ট:
(2) রক্তের একাধিক-লক্ষ্য জিন সনাক্তকরণ গণনার নির্ভুলতা উন্নত করতে সাহায্য করতে পারে, এবং এর দাম তুলনামূলকভাবে ব্যয়বহুল; (3) যদি পরিস্থিতি অনুকূল থাকে, তবে মল এবং রক্ত পদ্ধতির সমন্বয়ে স্ক্রিনিং করা যেতে পারে।
১. ব্যায়াম কার্যকরভাবে টিউমারের ঝুঁকি কমাতে পারে, খেলাধুলার নিয়ম মেনে চলুন এবং স্থূলতা এড়াতে সাঁতার কাটুন;
২. মস্তিষ্কের জন্য স্বাস্থ্যকর খাবার হিসেবে, অপরিশোধিত আঁশ ও তাজা ফল খাওয়া বাড়ান এবং উচ্চ-চর্বি ও উচ্চ-প্রোটিনযুক্ত খাবার পরিহার করুন;
৩. শরীরের বাইরে ব্যবহৃত প্রদাহরোধী ও ক্যান্সাররোধী ওষুধ অন্ত্রের ক্যান্সার প্রতিরোধে কার্যকর হতে পারে। বয়স্করা স্বল্প মাত্রার অ্যাসপিরিন সেবন করতে পারেন, যা হৃদরোগ, মস্তিষ্কের রক্তনালীর রোগ এবং অন্ত্রের ক্যান্সারের ঝুঁকি কমাতে পারে। নির্দিষ্ট ব্যবহারের জন্য ডাক্তারের পরামর্শ নিন।
৫. ধূমপানের দীর্ঘমেয়াদী বিষক্রিয়া এবং চিংহুয়া দাও-এর উপর প্রদাহজনক উদ্দীপনা এড়াতে ধূমপান হ্রাস করুন।
পাকস্থলীর ক্যান্সার
যার নিম্নলিখিত অবস্থাগুলোর মধ্যে কোনো একটি রয়েছে, তিনি একজন উচ্চ-ঝুঁকিপূর্ণ ব্যক্তি;
১. ৬০ বছরের বেশি বয়সী;
২ মাঝারি ও গুরুতর অ্যাট্রোফিক গ্যাস্ট্রাইটিস;
৩. দীর্ঘস্থায়ী পাকস্থলীর আলসার;
৪. পাকস্থলীর পলিপ;
৫. পাকস্থলীর শ্লৈষ্মিক ঝিল্লির বিশাল ভাঁজের চিহ্ন;
৬. সৌম্য রোগের ক্ষেত্রে অস্ত্রোপচার-পরবর্তী অবশিষ্ট পাকস্থলী;
৭. পাকস্থলীর ক্যান্সারের অস্ত্রোপচারের পর অবশিষ্ট পাকস্থলী (অস্ত্রোপচারের ৬-১২ মাস পর);
৮. হেলিকোব্যাক্টার পাইলোরি সংক্রমণ;
৯. পরিবারে পাকস্থলী বা খাদ্যনালীর ক্যান্সারের সুস্পষ্ট ইতিহাস;
১০. পারনিসিয়াস অ্যানিমিয়া:
১১. ফ্যামিলিয়াল অ্যাডেনোমেটাস পলিপোসিস (FAP), বংশগত নন-পলিপোসিস কোলন ক্যান্সার (HNPCC)-এর পারিবারিক ইতিহাস।

৪০ বছরের বেশি বয়সী যাদের পেটে ব্যথা, পেট ফুলে যাওয়া, অ্যাসিড রিগার্জিটেশন, বুকজ্বালা এবং এপিগ্যাস্ট্রিক অস্বস্তির অন্যান্য উপসর্গ রয়েছে, এবং যাদের ক্রনিক গ্যাস্ট্রাইটিস, গ্যাস্ট্রিক মিউকোসাল ইন্টেস্টিনাল মেটাপ্লাসিয়া, গ্যাস্ট্রিক পলিপ, রেমন্যান্ট স্টমাক, জায়ান্ট গ্যাস্ট্রিক ফোল্ড সাইন, ক্রনিক গ্যাস্ট্রিক আলসার এবং গ্যাস্ট্রিক এপিথেলিয়াল অ্যাটিপিয়া হাইপারপ্লাসিয়া ও অন্যান্য ক্ষত এবং টিউমারের পারিবারিক ইতিহাস রয়েছে, তাদের চিকিৎসকের পরামর্শ অনুযায়ী নিয়মিত গ্যাস্ট্রোস্কোপি করানো উচিত।
১. স্বাস্থ্যকর খাদ্যাভ্যাস ও খাদ্যতালিকার কাঠামো গড়ে তুলুন, অতিরিক্ত খাওয়া থেকে বিরত থাকুন;
২. হেলিকোব্যাক্টার পাইলোরি সংক্রমণ নির্মূল;
৩. ঠান্ডা, মশলাদার, অতিরিক্ত গরম এবং শক্ত খাবারের পাশাপাশি ধূমায়িত ও আচারযুক্ত খাবারের মতো উচ্চ লবণযুক্ত খাবার খাওয়া কমিয়ে দিন।
৪. ধূমপান ত্যাগ করুন;
৫. কড়া মদ কম পান করুন বা একেবারেই পান করবেন না;
৬. পরিমিতভাবে বিশ্রাম নিন এবং চাপমুক্ত হন।

খাদ্যনালীর ক্যান্সার
বয়স ৪০ বছরের বেশি এবং নিম্নলিখিত ঝুঁকির কারণগুলোর যেকোনো একটি পূরণ করতে হবে:
১. আমার দেশে খাদ্যনালীর ক্যান্সারের উচ্চ প্রাদুর্ভাব এলাকা থেকে (আমার দেশে খাদ্যনালীর ক্যান্সারের সবচেয়ে ঘন এলাকাটি তাইহাং পর্বতমালার দক্ষিণে হেবেই, হেনান এবং শানসি প্রদেশে অবস্থিত, বিশেষ করে সিক্সিয়ান কাউন্টি, কিনলিং, দাবিয়ে পর্বতমালা, উত্তর সিচুয়ান, ফুজিয়ান, গুয়াংডং, উত্তর জিয়াংসু, জিনজিয়াং ইত্যাদি ভূখণ্ড এবং জৈব জোড়া উচ্চ প্রাদুর্ভাব এলাকায় কেন্দ্রীভূত);
২. ঊর্ধ্ব পরিপাকতন্ত্রের উপসর্গ, যেমন—বমি বমি ভাব, বমি, পেটে ব্যথা, অ্যাসিড উঠে আসা, খেতে অস্বস্তি এবং অন্যান্য উপসর্গ;
৩. পরিবারে খাদ্যনালীতে ব্যথার ইতিহাস:
৪. খাদ্যনালীর প্রাক-ক্যান্সার রোগ বা প্রাক-ক্যান্সার ক্ষতে ভুগছেন:
৫. খাদ্যনালীর ক্যান্সারের উচ্চ ঝুঁকিপূর্ণ কারণ থাকা, যেমন—ধূমপান, অতিরিক্ত মদ্যপান, অতিরিক্ত ওজন, ঝাল খাবার পছন্দ, মাথা ও ঘাড় বা শ্বাসতন্ত্রের স্কোয়ামাস সেল কার্সিনোমা;
৬. পেরিসোফেজিয়াল রিফ্লাক্স ডিজিজ (সিইআরডি)-এ ভুগছেন;
৭. হিউম্যান প্যাপিলোমাভাইরাস (এইচপিভি) সংক্রমণ।
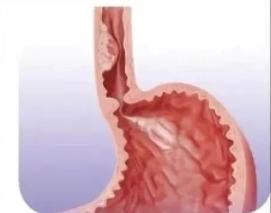
অন্ননালীর ক্যান্সারের উচ্চ ঝুঁকিতে থাকা ব্যক্তিরা:
১. সাধারণ এন্ডোস্কোপি, প্রতি দুই বছরে একবার;
২ মৃদু ডিসপ্লাসিয়ার প্যাথলজিক্যাল ফলাফলসহ এন্ডোস্কোপি, বছরে একবার;
৩. মাঝারি ডিসপ্লাসিয়ার প্যাথলজিক্যাল ফলাফলসহ এন্ডোস্কোপি, প্রতি ছয় মাস অন্তর এন্ডোস্কোপি।
১. ধূমপান করবেন না অথবা ধূমপান ছেড়ে দিন;
২. অল্প পরিমাণে অ্যালকোহল অথবা কোনো অ্যালকোহল নয়;
৩. পরিমিত খাবার খান, বেশি করে তাজা ফল ও শাকসবজি খান।
৪. ব্যায়াম বাড়ান এবং স্বাস্থ্যকর ওজন বজায় রাখুন;
৫. গরম খাবার খাবেন না বা গরম পানি পান করবেন না।
লিভার ক্যান্সার
নিম্নলিখিত যেকোনো গোষ্ঠীর ৩৫ বছরের বেশি বয়সী পুরুষ এবং ৪৫ বছরের বেশি বয়সী মহিলা:
১. দীর্ঘস্থায়ী হেপাটাইটিস বি ভাইরাস (HBV) সংক্রমণ অথবা দীর্ঘস্থায়ী হেপাটাইটিস সি ভাইরাস (HCV) সংক্রমণ;
২. যাঁদের পরিবারে লিভার ক্যান্সারের ইতিহাস রয়েছে;
৩. সিস্টোসোমিয়াসিস, অ্যালকোহল, প্রাইমারি বিলিয়ারি সিরোসিস ইত্যাদির কারণে সৃষ্ট লিভার সিরোসিসে আক্রান্ত রোগী;
৪. ঔষধজনিত যকৃতের ক্ষতিতে আক্রান্ত রোগী;
৫. বংশগত বিপাকীয় রোগে আক্রান্ত রোগী, যেমন: হিমোক্রোমাটোসিস আলফা-১ অ্যান্টিট্রিপসিন ডেফিসিয়েন্সি, গ্লাইকোজেন স্টোরেজ ডিজিজ, ডিলেড কিউটেনিয়াস পোরফাইরিয়া, টাইরোসিনেমিয়া, ইত্যাদি;
৬. অটোইমিউন হেপাটাইটিসে আক্রান্ত রোগী;
৭. নন-অ্যালকোহলিক ফ্যাটি লিভার ডিজিজ (NAFLD) রোগী
১. ৩৫ বছরের বেশি বয়সী পুরুষ এবং ৪৫ বছরের বেশি বয়সী নারী যাদের লিভার ক্যান্সারের ঝুঁকি বেশি, তাদের পরীক্ষা-নিরীক্ষা করা উচিত;
২. সিরাম আলফা-ফিটোপ্রোটিন (এএফপি) এবং লিভার বি-আল্ট্রাসাউন্ডের সম্মিলিত প্রয়োগ, প্রতি ৬ মাস অন্তর স্ক্রিনিং।
১. হেপাটাইটিস বি টিকা;
২. হেপাটাইটিস ভাইরাসের প্রতিলিপি নিয়ন্ত্রণে দীর্ঘস্থায়ী হেপাটাইটিসে আক্রান্ত রোগীদের যত দ্রুত সম্ভব অ্যান্টিভাইরাল থেরাপি দেওয়া উচিত।
৩. মদ্যপান থেকে বিরত থাকুন অথবা তা কমিয়ে দিন;
৪. হালকা খাবার খান এবং চর্বিযুক্ত খাবার খাওয়া কমিয়ে দিন।
৫. ছত্রাকযুক্ত খাবার গ্রহণ করা থেকে বিরত থাকুন।

অগ্ন্যাশয়ের ক্যান্সার
৪০ বছরের বেশি বয়সী, বিশেষ করে ৫০ বছরের বেশি বয়সী ব্যক্তিদের মধ্যে নিম্নলিখিত কারণগুলির যেকোনো একটি থাকলে (ষষ্ঠ কারণটি অগ্ন্যাশয়ের ক্যান্সারের ঝুঁকি বাড়ায় না, তবে সাধারণত এর জন্য স্ক্রিনিং করা হয় না):
১. পরিবারে অগ্ন্যাশয়ের ক্যান্সার ও ডায়াবেটিসের ইতিহাস;
২. দীর্ঘদিন ধরে ধূমপান, মদ্যপান এবং উচ্চ-চর্বি ও উচ্চ-প্রোটিনযুক্ত খাবার গ্রহণের ইতিহাস রয়েছে;
৩. তলপেট ও উপরের অংশে ভারিভাব, অস্বস্তি, কোনো সুস্পষ্ট কারণ ছাড়াই পেটে ব্যথা এবং ক্ষুধামান্দ্য, ক্লান্তি, ডায়রিয়া, ওজন হ্রাস, কোমর ব্যথা ইত্যাদির মতো উপসর্গ;
৪. ক্রনিক প্যানক্রিয়াটাইটিসের বারবার পুনরাবৃত্তি, বিশেষ করে প্যানক্রিয়াটিক ডাক্ট স্টোন, প্রধান প্যানক্রিয়াটিক ডাক্ট-টাইপ মিউসিনাস প্যাপিলোমা, মিউসিনাস সিস্টিক অ্যাডেনোমা, এবং সলিড সিউডোপ্যাপিলারি টিউমার-সহ ক্রনিক প্যানক্রিয়াটাইটিস, এবং এর সাথে সিরাম CA19-9-এর মাত্রা বৃদ্ধি;
৫. পারিবারিক ইতিহাস ছাড়াই সম্প্রতি হঠাৎ করে ডায়াবেটিস মেলিটাস শুরু হওয়া;
৬. হেলিকোব্যাক্টার পাইলোরি (এইচপি) পজিটিভ, ওরাল পেরিওডনটাইটিস, পিজে সিনড্রোম ইত্যাদির ইতিহাস।
১. উপরে উল্লিখিত ব্যক্তিদের CA19-9, CA125, CEA ইত্যাদির মতো টিউমার মার্কারের রক্ত পরীক্ষার ফলাফলের মাধ্যমে স্ক্রিনিং করা হয়, যার সাথে পেটের সিটি ও এমআরআই করা হয় এবং বি-আল্ট্রাসাউন্ডও এ সংক্রান্ত সহায়তা প্রদান করতে পারে;
২. উপরে উল্লিখিত জনগোষ্ঠীর জন্য বছরে একবার সিটি বা এমআর পরীক্ষা, বিশেষ করে যাদের পারিবারিক ইতিহাস এবং অগ্ন্যাশয়ে বিদ্যমান ক্ষত রয়েছে।
১. ধূমপান ত্যাগ করুন এবং মদ্যপান নিয়ন্ত্রণ করুন;
২. হালকা, সহজে হজমযোগ্য ও কম চর্বিযুক্ত খাদ্যাভ্যাসকে উৎসাহিত করুন;
৩. বেশি করে মুরগি, মাছ ও চিংড়ি খান এবং সবুজ বাঁধাকপি, বাঁধাকপি, মূলা, ব্রকলি ইত্যাদির মতো ফুলকপি জাতীয় সবজি খাওয়াকে উৎসাহিত করুন;
৪. বহিরাঙ্গনের অ্যারোবিক কার্যকলাপকে উৎসাহিত করুন
৫. নিরীহ ক্ষতগুলির অবনতি রোধ করার জন্য, যাদের অগ্ন্যাশয়ের নালীতে পাথর, ইন্ট্রাডাক্টাল মিউসিনাস প্যাপিলোমা এবং সিস্টিক অ্যাডেনোমা বা অগ্ন্যাশয়ের অন্যান্য নিরীহ ক্ষত রয়েছে, তাদের সময়মতো চিকিৎসা গ্রহণ করা উচিত।
আমরা, জিয়াংসি ঝুওরুইহুয়া মেডিকেল ইন্সট্রুমেন্ট কোং, লিমিটেড, চীনের একটি প্রস্তুতকারক প্রতিষ্ঠান যা এন্ডোস্কোপিক ব্যবহার্য সামগ্রী, যেমন—বায়োপসি ফোরসেপস, হেমোক্লিপ, পলিপ স্নেয়ার, স্ক্লেরোথেরাপি নিডল, স্প্রে ক্যাথেটার, সাইটোলজি ব্রাশ, গাইডওয়্যার, স্টোন রিট্রিভাল বাস্কেট, নাসাল বিলিয়ারি ড্রেনেজ ক্যাথেটার ইত্যাদি।যা EMR, ESD, ERCP-তে ব্যাপকভাবে ব্যবহৃত হয়। আমাদের পণ্যগুলো CE সনদপ্রাপ্ত এবং আমাদের প্ল্যান্টগুলো ISO সনদপ্রাপ্ত। আমাদের পণ্য ইউরোপ, উত্তর আমেরিকা, মধ্যপ্রাচ্য এবং এশিয়ার কিছু অংশে রপ্তানি করা হয়েছে এবং গ্রাহকদের কাছ থেকে ব্যাপক স্বীকৃতি ও প্রশংসা লাভ করেছে!
পোস্ট করার সময়: ০৯-সেপ্টেম্বর-২০২২


